นอกเหนือจากกระเป๋า: คู่มือที่ครอบคลุมเกี่ยวกับชุดการถ่ายเลือด
Jul 22,2025
I. บทนำเกี่ยวกับชุดการถ่ายเลือด
การถ่ายเลือดเป็นขั้นตอนการแพทย์ช่วยชีวิตที่เกี่ยวข้องกับการถ่ายโอนเลือดหรือส่วนประกอบเลือดจากผู้บริจาคไปยังกระแสเลือดของผู้รับ
การเดินทางของการถ่ายเลือดและดังนั้นวิวัฒนาการของอุปกรณ์ที่ใช้สำหรับมันครอบคลุมหลายศตวรรษ
ในการแพทย์แผนปัจจุบันชุดถ่ายเลือดเป็นเครื่องมือที่ขาดไม่ได้มีบทบาทสำคัญในสถานการณ์ทางคลินิกมากมาย
ii. ส่วนประกอบของชุดการถ่ายเลือดมาตรฐาน
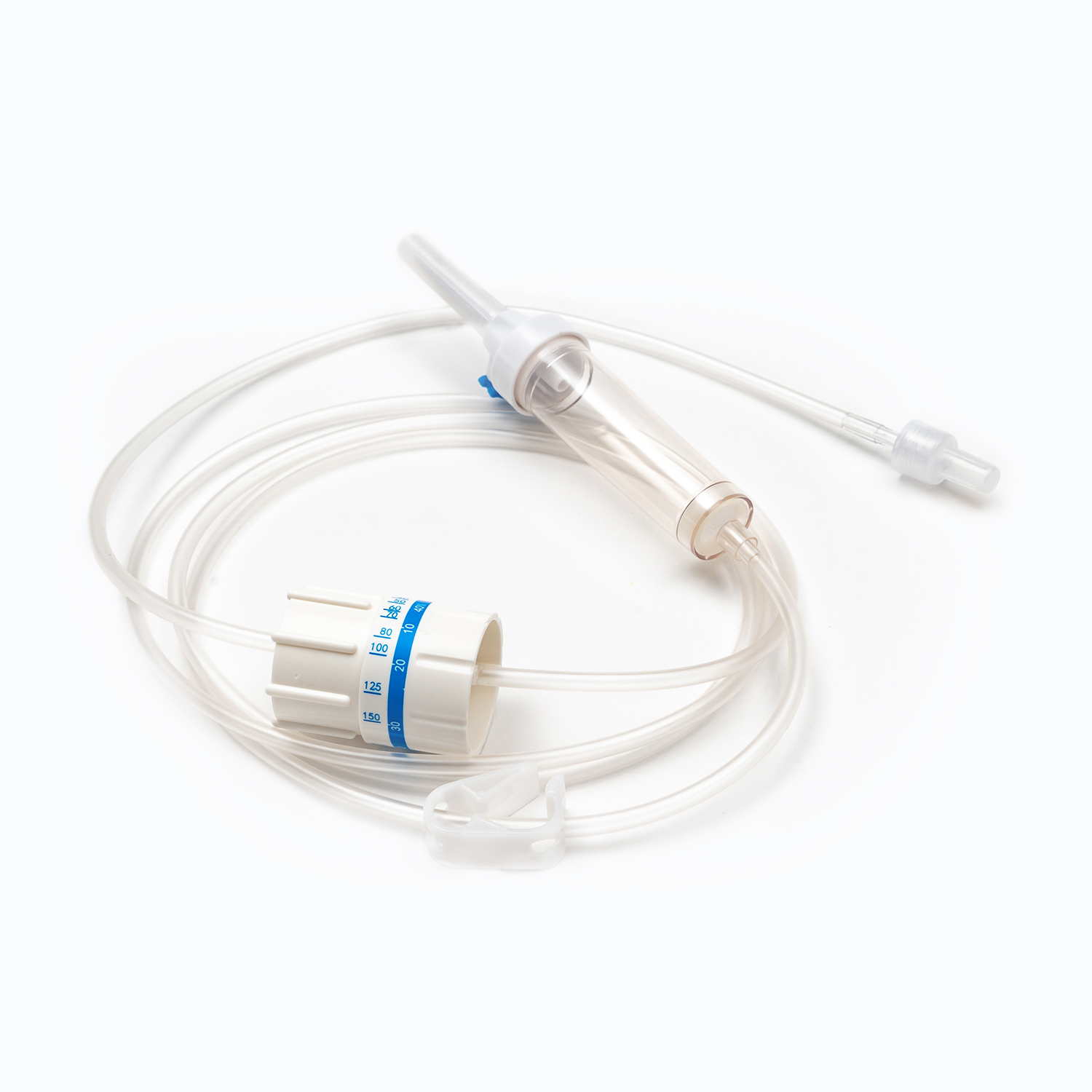
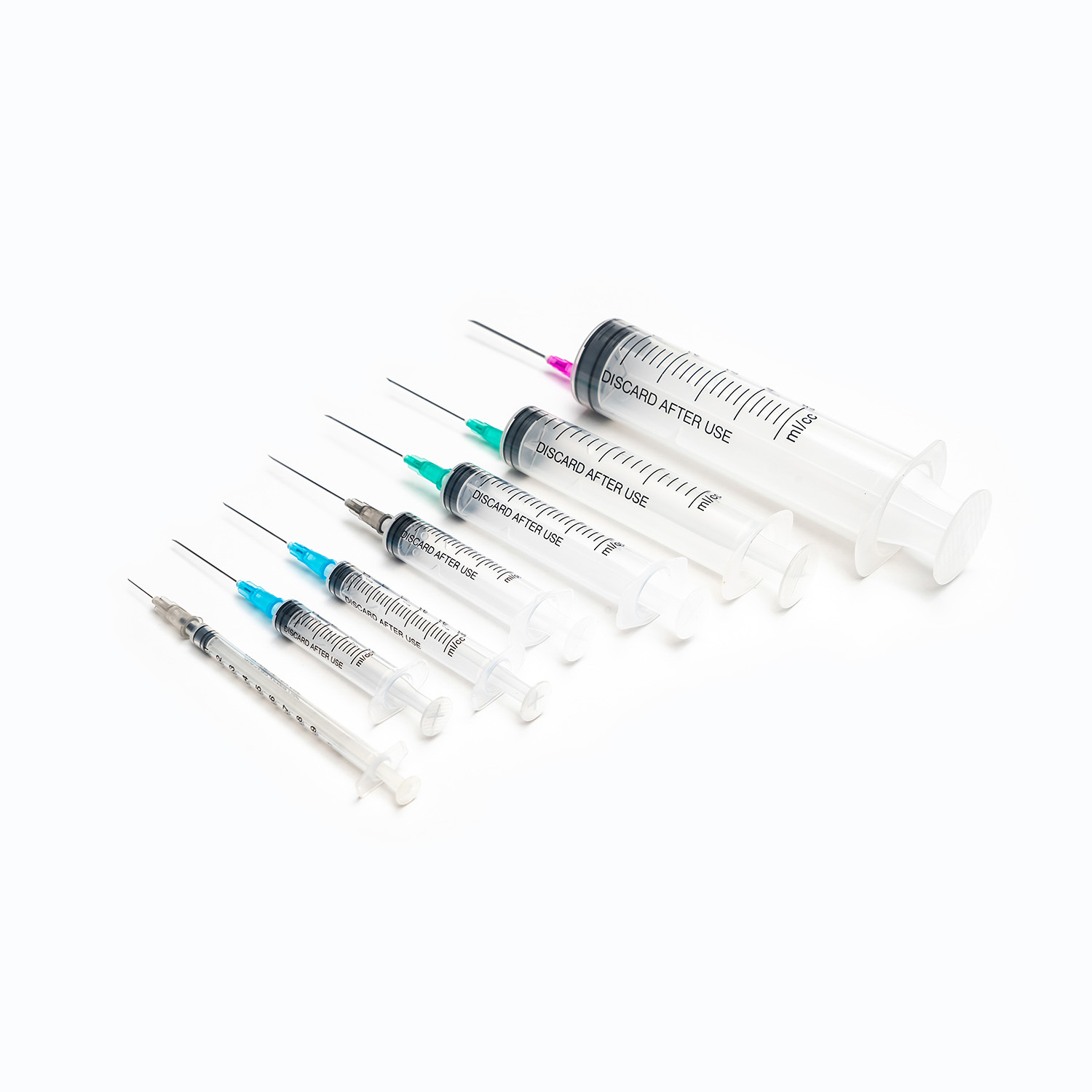
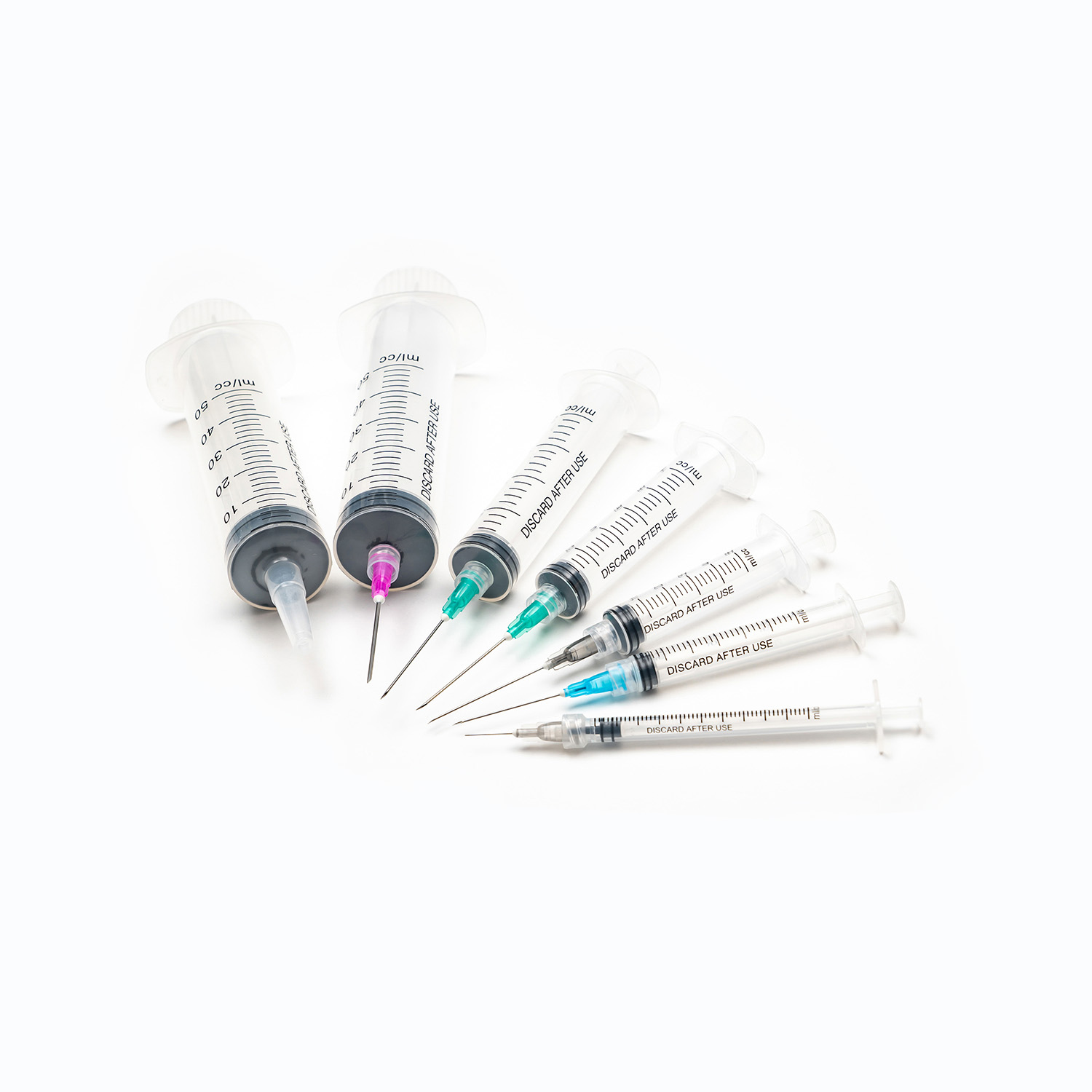
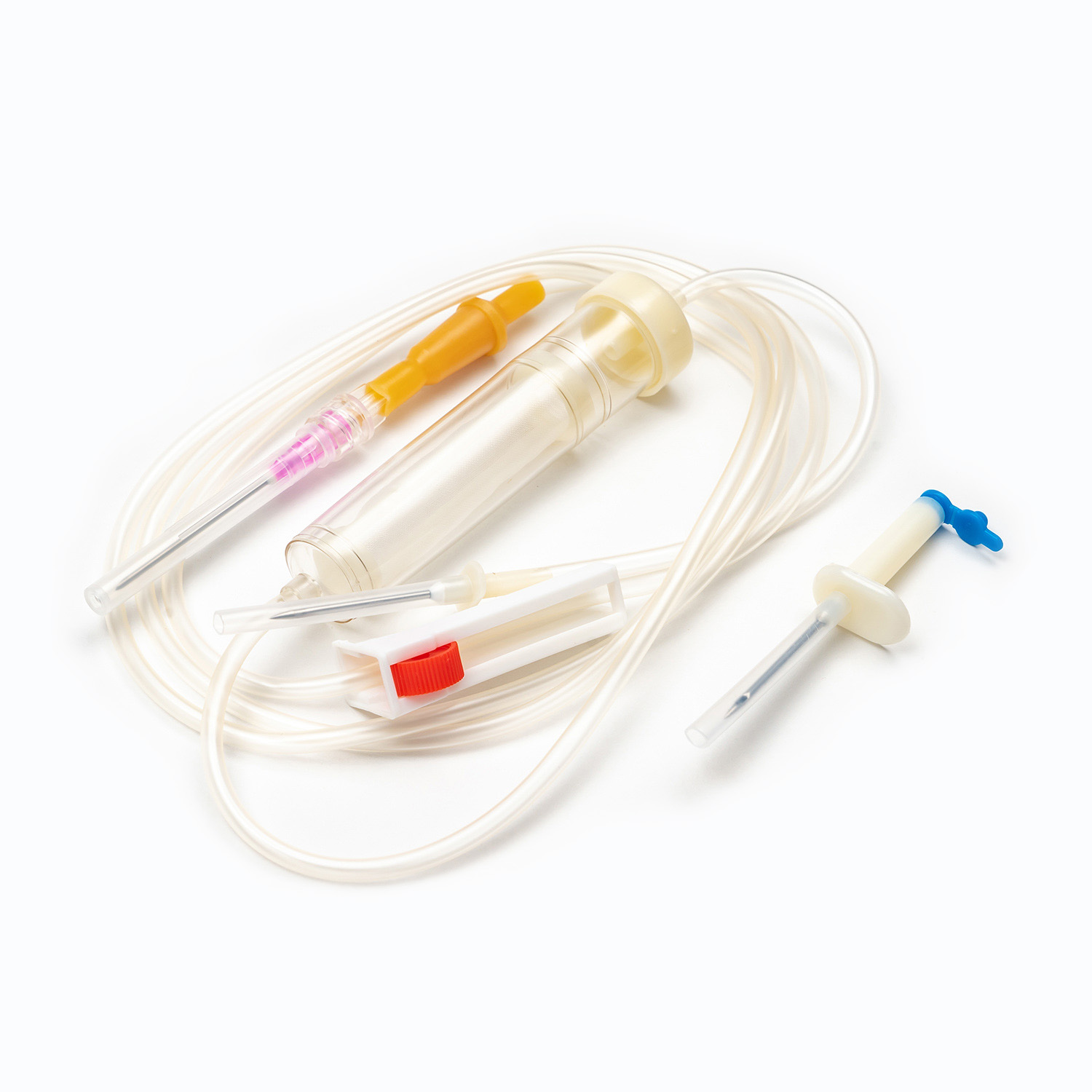
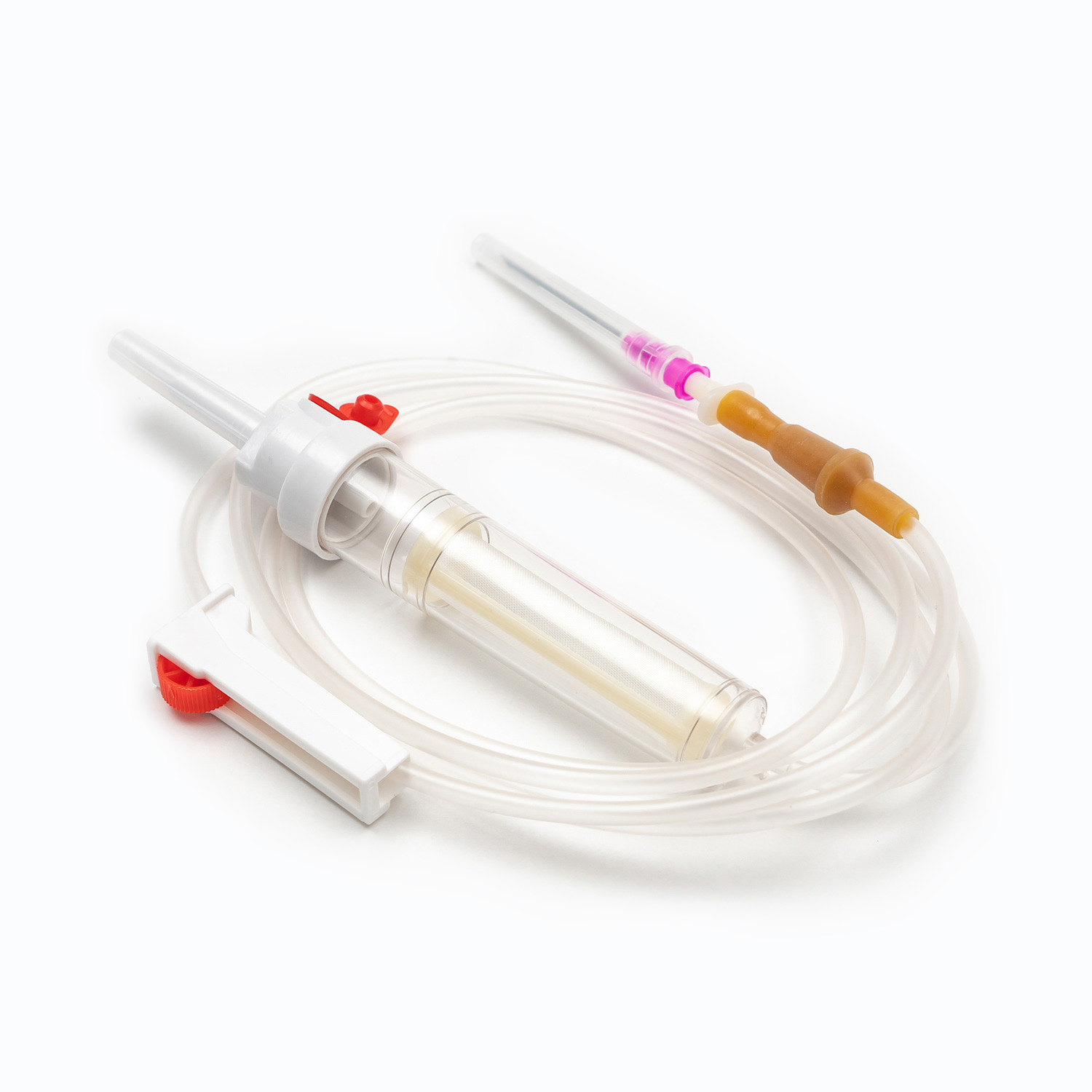
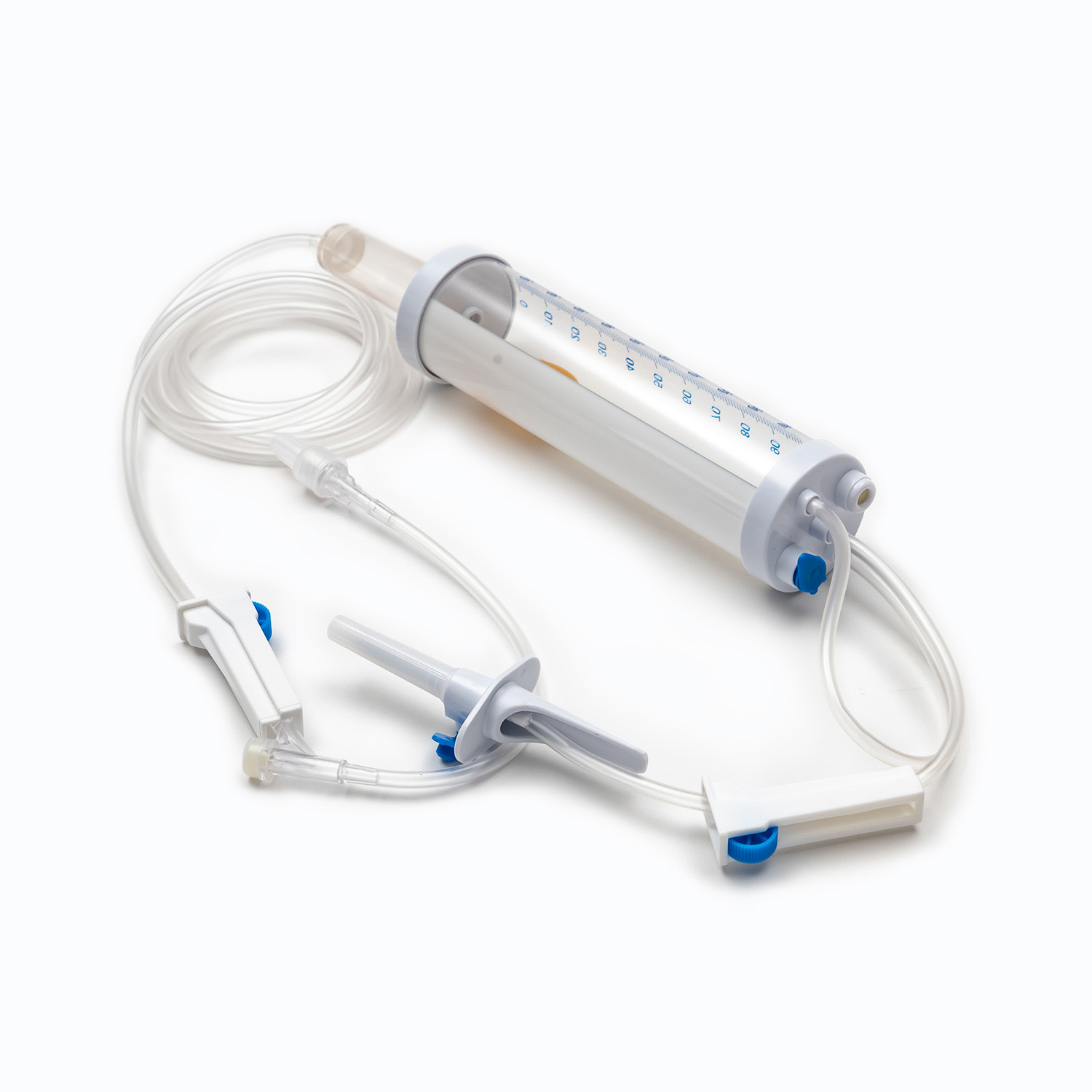
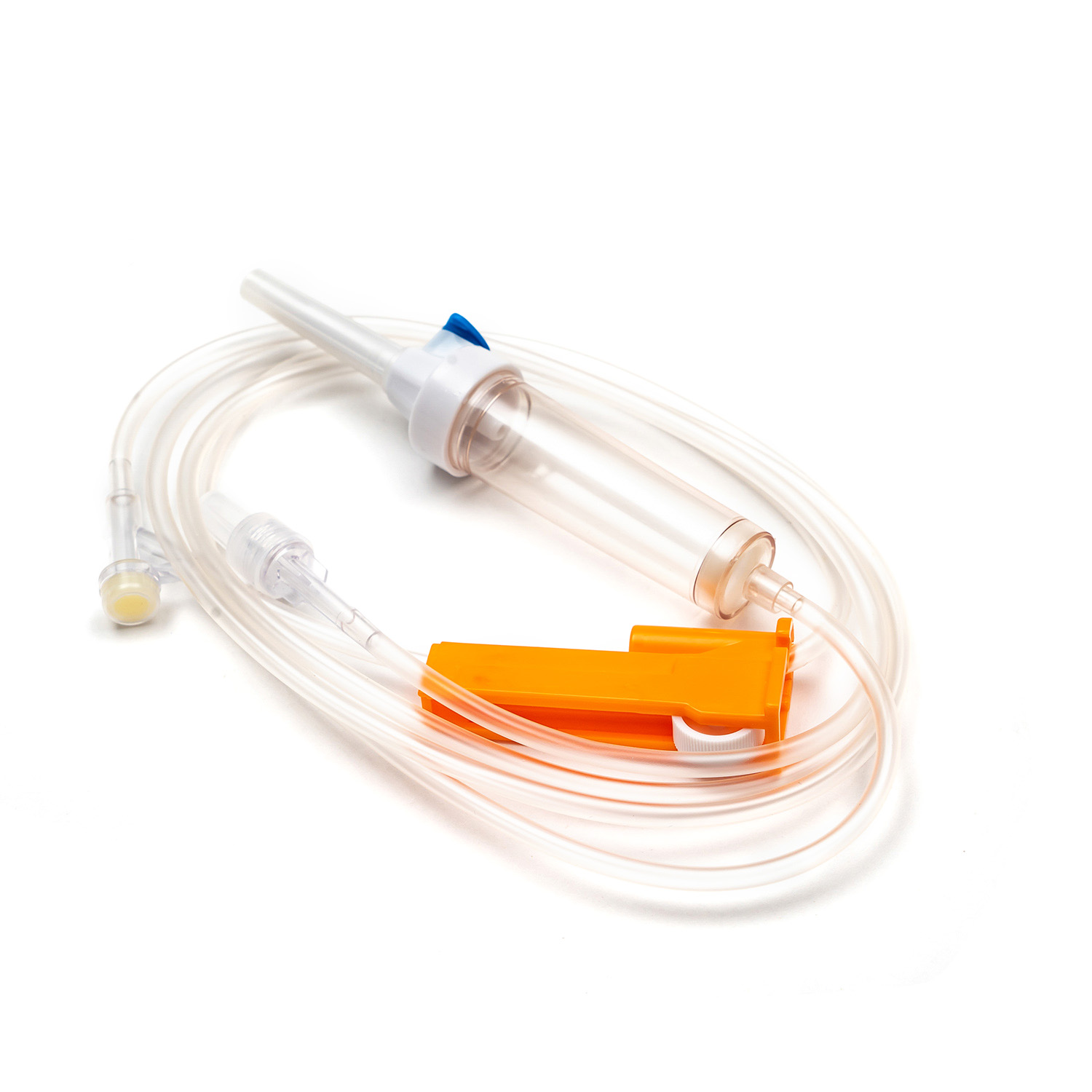
ชุดการถ่ายเลือดมาตรฐานแม้ว่าดูเหมือนจะเรียบง่ายเป็นสิ่งมหัศจรรย์ของวิศวกรรมการแพทย์ที่ออกแบบมาเพื่อความแม่นยำและความปลอดภัยของผู้ป่วย แต่ละองค์ประกอบมีบทบาทสำคัญในการรับรองการส่งมอบผลิตภัณฑ์เลือดที่มีประสิทธิภาพและปลอดเชื้อ
อุปกรณ์ขัดขวาง/เจาะ
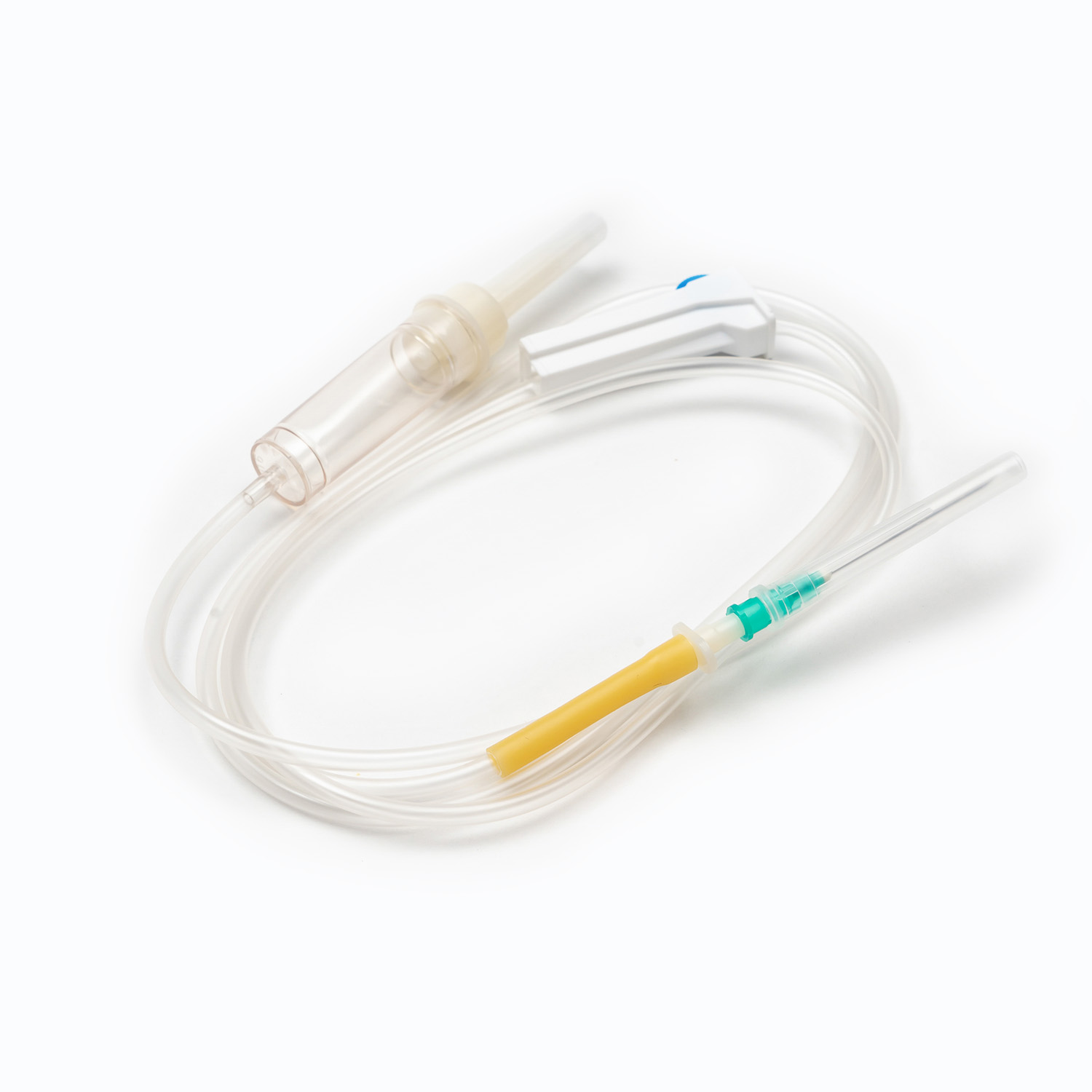
ที่ สไปค์ หรืออุปกรณ์เจาะเป็นส่วนประกอบพลาสติกที่คมชัดคมที่ด้านบนของชุดการถ่าย ฟังก์ชั่นหลักของมันคือการเจาะพอร์ตของถุงเลือดอย่างปลอดภัยและปลอดเชื้อ ออกแบบมาเพื่อให้พอดีมันป้องกันการรั่วไหลและรักษาระบบปิดซึ่งเป็นสิ่งสำคัญสำหรับการป้องกันการปนเปื้อนของผลิตภัณฑ์เลือด
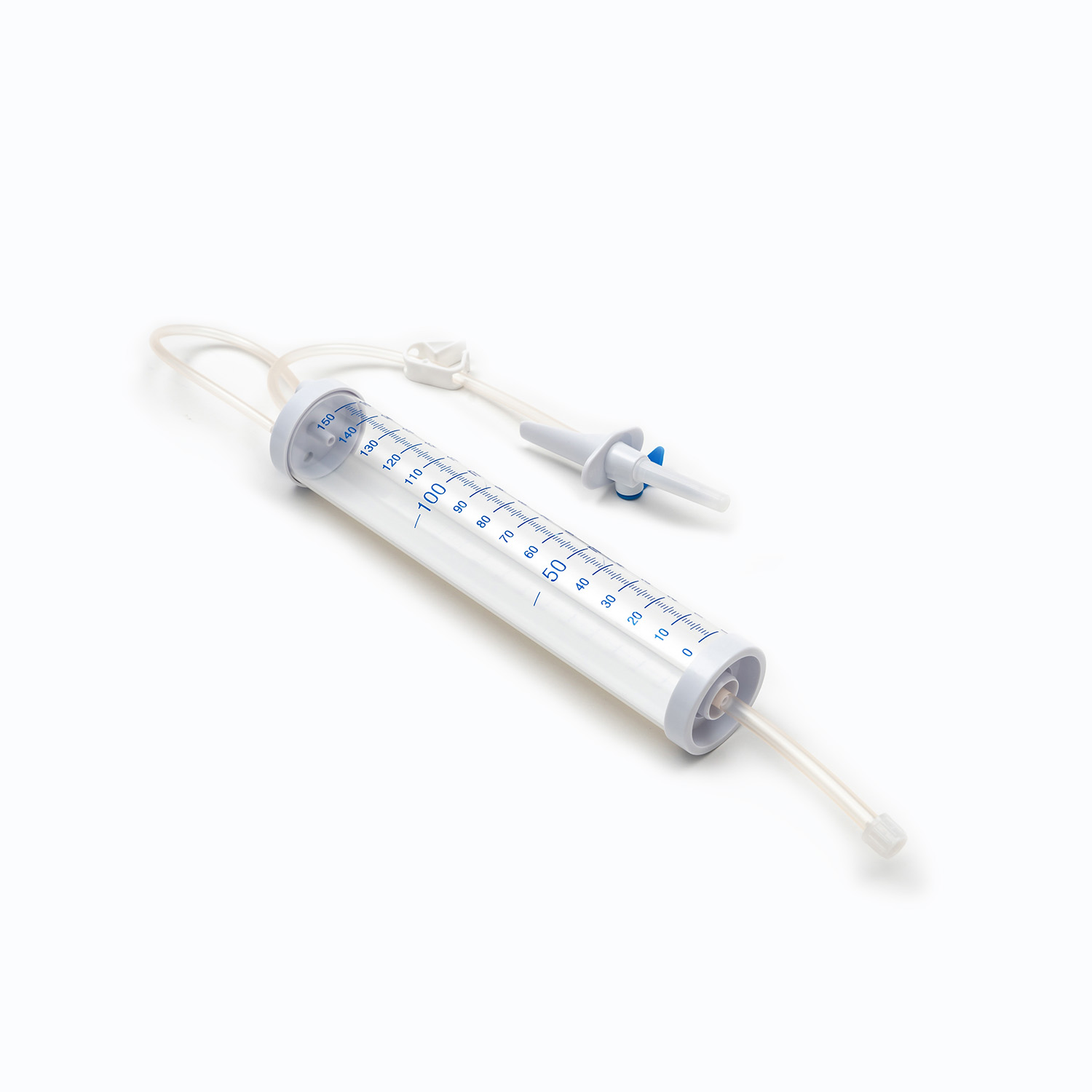
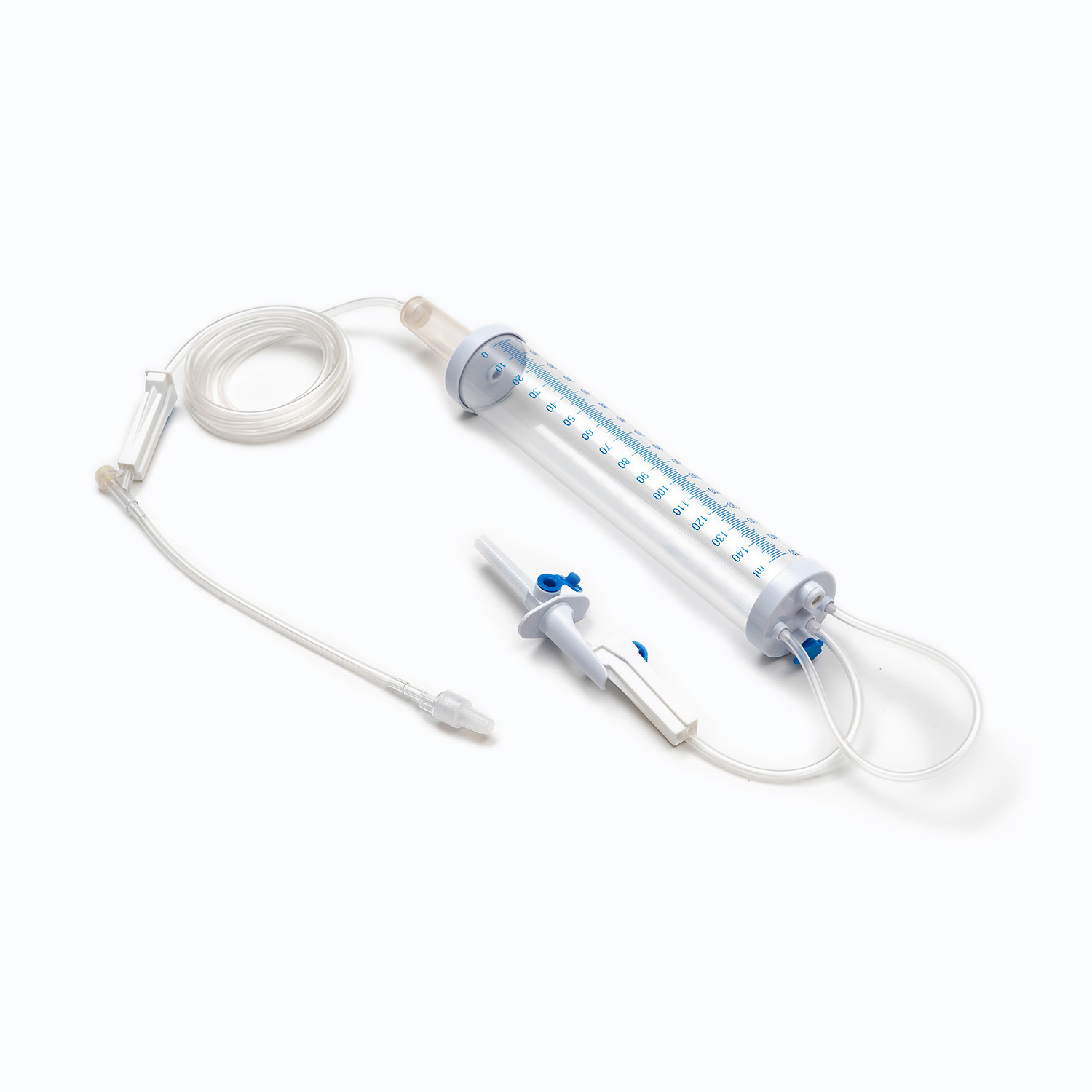
ห้องหยด
ตั้งอยู่ใต้สไปค์ ห้องหยด เป็นหลอดไฟที่โปร่งใสและยืดหยุ่น องค์ประกอบนี้มีวัตถุประสงค์ที่สำคัญหลายประการ:
-
การมองเห็นแบบไหล: ช่วยให้ผู้เชี่ยวชาญด้านการดูแลสุขภาพสามารถตรวจสอบการไหลเวียนของเลือดโดยมองเห็นอัตราที่ลดลงซึ่งช่วยในการคำนวณและรักษาความเร็วการแช่ที่ถูกต้อง
-
กับดักอากาศ: ห้องทำหน้าที่เป็นอ่างเก็บน้ำชั่วคราวกับดักฟองอากาศขนาดเล็กใด ๆ ที่อาจเข้ามาจากถุงเลือดป้องกันไม่ให้พวกเขาไปถึงผู้ป่วย
-
กรอง: สิ่งสำคัญคือก กรอง ถูกรวมเข้ากับด้านล่างของห้องหยดหรือด้านล่าง ตัวกรองนี้โดยทั่วไป ตัวกรอง Macropหรือe มีขนาดรูขุมขนตั้งแต่ 170 ถึง 200 ไมครอน - บทบาทที่สำคัญของมันคือการกำจัดลิ่มเลือดรวมเส้นไฟบรินหรือมวลรวมของเซลล์ที่อาจเกิดขึ้นในเลือดที่เก็บไว้ สิ่งนี้จะช่วยป้องกันไม่ให้อนุภาคเหล่านี้เข้าสู่การไหลเวียนของผู้ป่วยซึ่งอาจทำให้เกิดภาวะแทรกซ้อนของไมโครเอ็มโรเบลหรือปอด
-
Macrodrip กับ Microdrip: การออกแบบห้องหยดยังสามารถกำหนดปัจจัยการตกที่แยกความแตกต่างระหว่างชุด macrodrip และ microdrip:
-
ชุด macrodrip ส่งมอบหยดที่ใหญ่ขึ้น (เช่น 10 หรือ 15 หยด/มล.) และใช้สำหรับการถ่ายเลือดสำหรับผู้ใหญ่ส่วนใหญ่เมื่อต้องการการแช่ค่อนข้างเร็ว
-
ชุด microdrip ผลิตหยดที่เล็กกว่ามาก (เช่น 60 หยด/มล.) และมักจะสงวนไว้สำหรับผู้ป่วยเด็กทารกแรกเกิดหรือสถานการณ์ที่ต้องมีอัตราการแช่ที่แม่นยำและช้ามาก
-
-
ท่อ
การขยายจากห้องหยดมีความยาว ท่อที่ยืดหยุ่นและโปร่งใส - ท่อระดับแพทย์นี้ได้รับการออกแบบให้ทนต่อการหงิกงอเพื่อให้มั่นใจว่าเส้นทางการไหลอย่างต่อเนื่องและไม่มีสิ่งกีดขวางสำหรับเลือด ความโปร่งใสของมันช่วยให้การตรวจสอบการไหลเวียนของเลือดและการตรวจหาฟองอากาศหรือก้อนใด ๆ ภายในเส้น
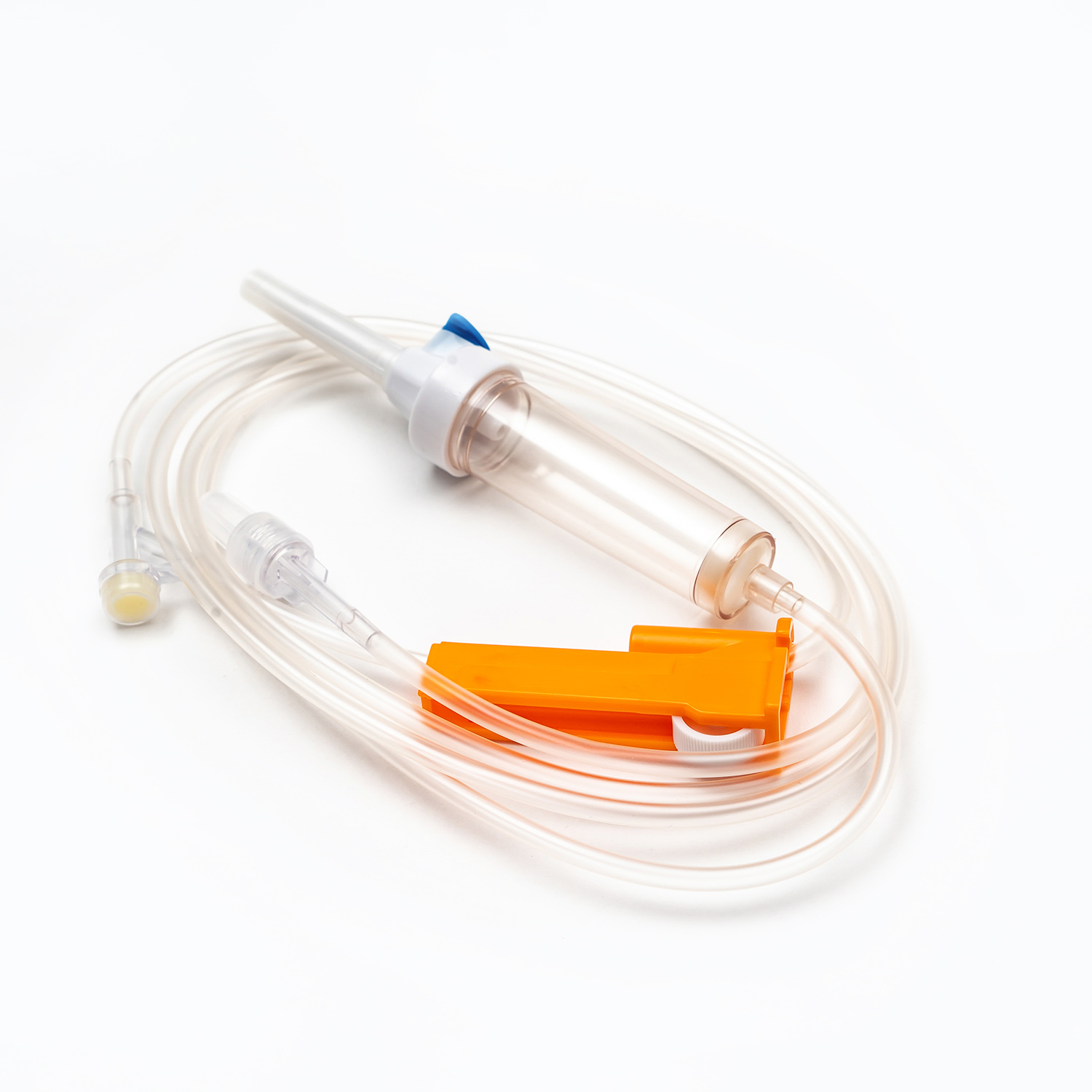
ตัวหนีบลูกกลิ้งหรือแคลมป์สไลด์
ตามท่อคุณจะพบไฟล์ ตัวหนีบลูกกลิ้ง หรือ ตัวหนีบ - กลไกเหล่านี้มีความสำคัญต่อการควบคุมอัตราการไหลของเลือด
-
อัน ตัวหนีบลูกกลิ้ง ช่วยให้การปรับอัตราการไหลอย่างละเอียดโดยการหมุนล้อขนาดเล็กไปตามท่อเพื่อค่อยๆบีบอัดมัน
-
อัน ตัวหนีบ เสนอฟังก์ชั่นเปิด/ปิดหรืออัตราการไหลคงที่จำนวน จำกัด ทั้งสองประเภทให้การควบคุมทันทีเพื่อเริ่มหยุดหรือปรับความเร็วการถ่ายเลือดตามต้องการ
พอร์ตไซต์/การเข้าถึง y
ชุดการถ่ายหลายชุดรวมถึงก ไซต์การฉีด y หรือ เข้าถึงพอร์ต - พอร์ตนี้มักจะทำจากยางปิดผนึกตนเองช่วยให้การบริหารของเหลวที่เข้ากันได้เป็นระยะ ๆ หรือต่อเนื่องเช่นน้ำเกลือปกติหรือยาโดยไม่ต้องตัดสายหลักออกจากผู้ป่วย สิ่งนี้มีประโยชน์อย่างยิ่งสำหรับการล้างสายก่อนหรือหลังการถ่าย
ตัวเชื่อมต่อ Luer Lock/Connector ปราศจากเข็ม
ที่ปลายส่วนปลายของท่อคือ ตัวเชื่อมต่อ Luer Lock หรือ ขั้วต่อปราศจากเข็ม .
-
A ตัวเชื่อมต่อ Luer Lock จัดเตรียมสิ่งที่แนบมาแบบเกลียวที่ปลอดภัยไปยังสายสวนทางหลอดเลือดดำ (IV) ของผู้ป่วยหรือชุดส่วนขยายป้องกันการขาดการเชื่อมต่อโดยไม่ตั้งใจ
-
ตัวเชื่อมต่อที่ไม่มีเข็ม เป็นเรื่องธรรมดามากขึ้นเรื่อย ๆ ออกแบบมาเพื่อลดความเสี่ยงของการบาดเจ็บที่ Needlestick สำหรับผู้ปฏิบัติงานด้านการดูแลสุขภาพในขณะที่ยังคงรักษาระบบปิดและปลอดเชื้อสำหรับการเชื่อมต่อกับการเข้าถึง IV
ช่องระบายอากาศ (เป็นทางเลือก แต่เป็นเรื่องธรรมดา)
แม้ว่าจะไม่ได้อยู่ในทุกชุดเสมอไป ช่องระบายอากาศ เป็นขนาดเล็กมักจะกรองเปิดมักพบในชุดที่ออกแบบมาเพื่อใช้กับภาชนะบรรจุแข็ง (เช่นขวดแก้วแม้ว่าจะน้อยกว่าสำหรับเลือดในตอนนี้) หรือเมื่อการไหลของแรงโน้มถ่วงอาจสร้างสุญญากาศ วัตถุประสงค์ของมันคือการอนุญาตให้อากาศเข้าสู่ภาชนะบรรจุของเหลวออกจากของเหลวป้องกันไม่ให้สูญญากาศจากการก่อตัวและสร้างความมั่นใจว่าการไหลของเลือดอย่างต่อเนื่องและไม่มีข้อ จำกัด สำหรับถุงเลือดที่ยืดหยุ่นโดยทั่วไปไม่จำเป็นต้องมีช่องระบายอากาศแยกต่างหากเนื่องจากกระเป๋ายุบเมื่อมันว่างเปล่า
เข็ม (ถ้าไม่ใช่ระบบปลอดเข็ม)
หากชุดไม่ได้ติดตั้งตัวเชื่อมต่อแบบไม่ใช้เข็มมันจะสิ้นสุดในก เข็ม (หรือพอร์ตสำหรับแนบหนึ่ง) ที่ วัด (ขนาด) ของเข็มที่เลือกสำหรับการฝังเข็มเป็นสิ่งสำคัญ สำหรับการถ่ายเลือดเข็มขัดเกจขนาดใหญ่ (เช่น 18G หรือ 20G สำหรับผู้ใหญ่) โดยทั่วไปจะเป็นที่ต้องการเพื่อลดความเครียดแรงเฉือนในเซลล์เม็ดเลือดแดงในระหว่างการแช่ซึ่งสามารถนำไปสู่ภาวะเม็ดเลือดแดงแตกและเพื่ออำนวยความสะดวกในอัตราการไหลที่เร็วขึ้น
iii. ประเภทของชุดการถ่ายเลือด (เกินมาตรฐาน)

ในขณะที่ชุดการถ่ายเลือดมาตรฐานทำหน้าที่เป็นความต้องการการถ่ายส่วนใหญ่สถานการณ์ทางคลินิกเฉพาะและการปฏิบัติทางการแพทย์ที่พัฒนาได้นำไปสู่การพัฒนาชุดขั้นสูงหลายประเภท รูปแบบเหล่านี้รวมคุณสมบัติเพิ่มเติมหรือการปรับเปลี่ยนเพื่อเพิ่มความปลอดภัยประสิทธิภาพหรือตอบสนองต่อประชากรและเงื่อนไขของผู้ป่วยที่เฉพาะเจาะจง
ชุดถ่ายเลือดในเด็ก
ชุดถ่ายเลือดในเด็ก ได้รับการออกแบบมาโดยเฉพาะเพื่อตอบสนองความต้องการเฉพาะของทารกเด็กและทารกแรกเกิด ความแตกต่างที่สำคัญที่สุดคือ ห้อง Microdrip ซึ่งให้ปริมาตรหยดที่เล็กกว่ามาก (โดยทั่วไป 60 หยด/มล.) เมื่อเทียบกับชุด macrodrip ที่ใช้สำหรับผู้ใหญ่ ความแม่นยำนี้มีความสำคัญอย่างยิ่งสำหรับการจัดการปริมาณเลือดขนาดเล็กและไตเตรทอย่างระมัดระวังเพื่อหลีกเลี่ยงการโอเวอร์โหลดของเหลวความเสี่ยงที่สำคัญในประชากรที่มีช่องโหว่นี้ นอกจากนี้ชุดเหล่านี้มักจะมีคุณสมบัติ ตัวกรองหลักขนาดเล็ก หรือได้รับการออกแบบมาเพื่อใช้กับปริมาตรที่มีขนาดเล็กลงและควบคุมได้มากขึ้นสะท้อนให้เห็นถึงปริมาณเลือดที่ลดลงและอัตราการถ่ายเลือดที่ช้าลงโดยทั่วไปในการดูแลเด็ก
ตัวกรองการลดเม็ดเลือดขาว (ตัวกรอง leukoreduction)
ตัวกรองการลดเม็ดเลือดขาว มักเรียกกันว่าตัวกรอง leukoreduction หรือชุด leukoreduction เป็นความก้าวหน้าที่สำคัญในการแพทย์การถ่ายเลือด
-
วัตถุประสงค์: วัตถุประสงค์หลักของตัวกรองเหล่านี้คือ ลบเซลล์เม็ดเลือดขาว (เม็ดเลือดขาว) จากผลิตภัณฑ์เลือด แม้ว่าตัวกรองมาตรฐานจะลบมวลรวมขนาดใหญ่ขึ้น แต่ก็ไม่ได้ลบเม็ดเลือดขาวส่วนใหญ่ เม็ดเลือดขาวในเลือดที่ได้รับการถ่ายแม้ในจำนวนน้อยสามารถไกล่เกลี่ยอาการไม่พึงประสงค์หลายอย่าง
-
ประโยชน์: การกำจัดเม็ดเลือดขาวให้ประโยชน์ทางคลินิกอย่างมีนัยสำคัญรวมถึง:
-
ป้องกันปฏิกิริยาการถ่ายเลือดที่ไม่ใช่ hemolytic (FNHTRs): สิ่งเหล่านี้เป็นปฏิกิริยาการถ่ายที่พบบ่อยที่เกิดจากไซโตไคน์ที่ปล่อยออกมาจากเม็ดเลือดขาวผู้บริจาคหรือโดยแอนติบอดีของผู้รับที่ทำปฏิกิริยากับแอนติเจนของเม็ดเลือดขาวของผู้บริจาค leukoreduction ช่วยลดอุบัติการณ์ของพวกเขาอย่างมีนัยสำคัญ
-
ลดความเสี่ยงของการส่งสัญญาณ Cytomegalovirus (CMV): CMV เป็นไวรัสที่สามารถอาศัยอยู่ภายในเม็ดเลือดขาว สำหรับผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่อง (เช่นผู้รับการปลูกถ่าย- ทารกคลอดก่อนกำหนด)- เลือดที่ปลอดภัย CMV (ทั้ง CMV-seronegative หรือ leukoreduced) เป็นสิ่งสำคัญในการป้องกันการติดเชื้อ
-
ลด HLA alloimmunization: การสัมผัสกับแอนติเจนของเม็ดเลือดขาวของมนุษย์ซ้ำ ๆ (HLAs) ในเซลล์เม็ดเลือดขาวสามารถนำไปสู่การก่อตัวของแอนติบอดีต่อต้าน HLA ในผู้รับการถ่ายเลือดในอนาคตและการปลูกถ่ายอวัยวะในอนาคต การลดความเสี่ยงนี้จะช่วยลดความเสี่ยงนี้
-
อาจลดการบาดเจ็บของปอดเฉียบพลันที่เกี่ยวข้องกับการถ่ายเลือด (TRALI): ในขณะที่กลไกมีความซับซ้อนการศึกษาบางอย่างชี้ให้เห็นว่า leukoreduction อาจมีบทบาทในการลดความเสี่ยงของ trali ซึ่งเป็นปฏิกิริยาการถ่ายเลือดที่รุนแรงและร้ายแรง
-
-
ประเภท: ข้างเตียงกับการจัดเก็บล่วงหน้า:
-
leukoreduction ข้างเตียง: ในวิธีนี้ตัวกรองการลดเม็ดเลือดขาวจะถูกรวมเข้ากับชุดการถ่ายเลือดโดยตรงและใช้ที่ข้างเตียงของผู้ป่วยในระหว่างการถ่าย นี่เป็นเรื่องธรรมดาในอดีต
-
การจัดเก็บ pre-storage leukoreduction: ตอนนี้เป็นวิธีที่แพร่หลายและเป็นที่ต้องการมากขึ้น เลือดถูก leukored ที่ศูนย์เก็บเลือด ก่อน พื้นที่จัดเก็บ. วิธีนี้โดยทั่วไปจะมีประสิทธิภาพมากขึ้นในการกำจัดเม็ดเลือดขาวอาจช่วยลดการสะสมของไซโตไคน์ในระหว่างการเก็บรักษาและทำให้ขั้นตอนข้างเตียงง่ายขึ้นสำหรับผู้ให้บริการด้านการดูแลสุขภาพ ประเทศที่พัฒนาแล้วส่วนใหญ่ตอนนี้มีนโยบายการจัดเก็บข้อมูลล่วงหน้าสากล
-
ชุดเลือดอุ่นขึ้น
ชุดเลือดอุ่นขึ้น ใช้ร่วมกับอุปกรณ์อุ่นเลือดเพื่อเพิ่มอุณหภูมิของผลิตภัณฑ์เลือดให้ใกล้อุณหภูมิของร่างกายก่อนการแช่
-
รวมหรือใช้ร่วมกัน: ชุดเหล่านี้ได้รับการออกแบบมาโดยเฉพาะเพื่อให้พอดีกับอุปกรณ์อุ่นในเลือด (มักจะมีส่วนของท่อที่ผ่านมาซึ่งผ่านอุ่น) หรือใช้เป็นชุดการถ่ายเลือดมาตรฐานทันทีจากการอุ่นเลือดโดยเฉพาะ
-
วัตถุประสงค์: เลือดอบอุ่นเป็นสิ่งสำคัญในสถานการณ์ที่เกี่ยวข้อง การถ่ายเลือดอย่างรวดเร็วและมีขนาดใหญ่ (เช่นการบาดเจ็บการผ่าตัดใหญ่) หรือสำหรับ ผู้ป่วยที่มีความร้อน - การผสมผสานเลือดเย็นจำนวนมากอย่างรวดเร็วสามารถนำไปสู่ภาวะอุณหภูมิต่ำในผู้ป่วยซึ่งสามารถทำให้ coagulopathy รุนแรงขึ้นเพิ่มความเสี่ยงของภาวะหัวใจหยุดเต้นและลดการฟื้นตัว ชุดอุ่นเลือดช่วยให้มั่นใจได้ว่าเลือดที่เข้ามามีส่วนช่วยในการรักษาอุณหภูมิร่างกายหลักของผู้ป่วย
ชุดการถ่ายเลือดสูง/รวดเร็ว
ชุดการถ่ายเลือดสูงหรือรวดเร็ว มีความเชี่ยวชาญสำหรับสถานการณ์ที่ต้องการการส่งมอบผลิตภัณฑ์เลือดอย่างรวดเร็วโดยทั่วไปโดยทั่วไป สถานการณ์การบาดเจ็บห้องผ่าตัดหรือโปรโตคอลการถ่ายเลือดขนาดใหญ่ .
-
คุณสมบัติการออกแบบ: ชุดเหล่านี้มีลักษณะโดย ท่อเจาะขนาดใหญ่ และบางครั้ง ห้องหยดขนาดใหญ่ หรือการออกแบบตัวกรองที่ง่ายขึ้น (แม้ว่าจะยังคงรักษากรองที่จำเป็น) เพื่อเพิ่มอัตราการไหลให้สูงสุด พวกเขามักจะใช้กับอุปกรณ์การแช่แรงดันเพื่อผลักเลือดเข้าสู่ผู้ป่วยด้วยความเร็วสูงกว่าแรงโน้มถ่วงเพียงอย่างเดียว
-
แอปพลิเคชัน: การออกแบบของพวกเขาจัดลำดับความสำคัญของความเร็วในการส่งมอบซึ่งเป็นสิ่งสำคัญยิ่งเมื่อผู้ป่วยกำลังตกเลือดอย่างรุนแรงและทันทีและการฟื้นฟูความสามารถในการรับออกซิเจนในการฟื้นฟูการช่วยชีวิต
iv. กลไกการออกฤทธิ์และหลักการ

การกระทำที่เรียบง่ายของการถ่ายเลือดขึ้นอยู่กับการผสมผสานของหลักการทางกายภาพที่การถ่ายเลือดกำหนดไว้อย่างเชี่ยวชาญเพื่อให้แน่ใจว่าการส่งมอบที่ปลอดภัยและมีประสิทธิภาพ
ฟีดแรงโน้มถ่วง
หลักการพื้นฐานที่สุดที่ควบคุมการไหลของเลือดผ่านชุดการถ่ายมาตรฐานคือ ฟีดแรงโน้มถ่วง - ถุงเลือดถูกแขวนไว้ที่ความสูงที่สูงกว่าบริเวณทางเข้าทางหลอดเลือดดำของผู้ป่วย (โดยทั่วไปจะอยู่บนขั้ว IV) ความแตกต่างของความสูงนี้สร้างการไล่ระดับความดันแบบไฮโดรสแตติก ของเหลว (เลือด) ในถุงภายใต้อิทธิพลของแรงโน้มถ่วงออกแรงกดดันที่บังคับให้มันลงท่อและเข้าไปในหลอดเลือดดำของผู้ป่วยซึ่งมีความดันต่ำ ยิ่งความแตกต่างของความสูงมากเท่าใดความดันไฮโดรสแตติกก็จะยิ่งมากขึ้นเท่านั้นและยิ่งอัตราการไหลที่อาจเกิดขึ้นเร็วขึ้นเท่านั้น กลไกการไหลแบบพาสซีฟนี้มีทั้งง่ายและเชื่อถือได้ทำให้เป็นรากฐานที่สำคัญของของเหลวทางหลอดเลือดดำและการบริหารเลือด
ระเบียบอัตราการไหล
ในขณะที่แรงโน้มถ่วงให้แรงจูงใจอย่างแม่นยำ ระเบียบอัตราการไหล เป็นสิ่งสำคัญเพื่อให้แน่ใจว่าเลือดได้รับการจัดการด้วยความเร็วที่เหมาะสมสำหรับสภาพของผู้ป่วยและประเภทผลิตภัณฑ์เลือด กฎระเบียบนี้ประสบความสำเร็จเป็นหลักผ่าน ตัวหนีบลูกกลิ้ง or ตัวหนีบ บนท่อ
-
กลไกตัวหนีบลูกกลิ้ง: แคลมป์ลูกกลิ้งทำงานได้โดยการบีบอัดท่อที่ยืดหยุ่น โดยการหมุนล้อขึ้นหรือลงไปตามที่อยู่อาศัยของแคลมป์ผู้ใช้สามารถค่อยๆเพิ่มหรือลดการบีบอัดบนท่อ
-
กลิ้งลูกกลิ้งขึ้น (ไปทางถุงเลือด) เปิดลูเมนของท่ออย่างต่อเนื่องลดความต้านทานและช่วยให้ของเหลวไหลมากขึ้นซึ่งจะเป็นการเพิ่มอัตราการหยด
-
กลิ้งลูกกลิ้งลง (ห่างจากถุงเลือด) ค่อยๆรัดท่อเพิ่มความต้านทานและชะลอการไหลลง เมื่อกลิ้งลงอย่างสมบูรณ์มันจะปิดท่ออย่างเต็มที่หยุดการไหลทั้งหมด การบีบอัดที่แม่นยำนี้ช่วยให้การปรับเปลี่ยนที่ดีเพื่อให้ได้หยดที่ต้องการต่อนาที (GTT/นาที) หรือมิลลิลิตรต่อชั่วโมง (ml/hr) ตามที่กำหนด
-
หลักการกรอง
การกรอง เป็นคุณลักษณะด้านความปลอดภัยที่ไม่สามารถต่อรองได้ของการถ่ายเลือดทุกชุด ตัวกรองภายในห้องหยดและตัวกรองการลดเม็ดเลือดขาวพิเศษใช้งานตามหลักการที่แตกต่าง:
-
การกรอง Macropore (มาตรฐาน) (170-200 ไมครอน): ตัวกรองหลักที่พบในห้องหยดทำงานบนก การยกเว้นเชิงกล หลักการ. โครงสร้างคล้ายตาข่ายที่มีขนาดรูขุมขนที่กำหนด (170-200 ไมครอน) กับดักร่างกายขนาดใหญ่ อนุภาคเหล่านี้ส่วนใหญ่รวมถึง:
-
microaggregates: กอเล็ก ๆ ที่เกิดขึ้นระหว่างการเก็บรักษาเลือดประกอบด้วยเม็ดเลือดขาวเสื่อมเกล็ดเลือดและไฟบริน
-
Fibrin strและs: เส้นใยโปรตีนที่ไม่ละลายน้ำที่สามารถก่อตัวเป็นเลือดที่เก็บไว้
-
ก้อน: ลิ่มเลือดเล็ก ๆ ที่อาจเกิดขึ้นในกระเป๋า ด้วยการกำจัดสารปนเปื้อนขนาดมหึมาเหล่านี้ตัวกรองนี้จะป้องกันไม่ให้พวกเขาเข้าสู่การไหลเวียนของผู้ป่วยซึ่งอาจทำให้เกิด microemboli ปอดความเสียหายของอวัยวะหรือเปิดใช้งานการตอบสนองการอักเสบ
-
-
การกรองการลดเม็ดเลือดขาว (การกรอง micropore/submicron): ตัวกรองการลดเม็ดเลือดขาว (โดยทั่วไปจะน้อยกว่า 5 ไมครอนมักจะ submicron) ใช้การผสมผสานที่ซับซ้อนมากขึ้นของหลักการเพื่อกำจัดเซลล์เม็ดเลือดขาวซึ่งมีขนาดเล็กกว่าตัวกรองมาตรฐานที่สามารถดักจับได้:
-
การกรองเชิงกล: สื่อตัวกรองมีรูขุมขนขนาดเล็กมากที่ดักรักษาเม็ดเลือดขาวตามขนาดและความผิดปกติของพวกเขา
-
การยึดเกาะ/การดูดซับ: นี่เป็นกลไกสำคัญ วัสดุตัวกรอง (มักจะเป็นเส้นใยพอลิเมอร์ที่ได้รับการรักษาเป็นพิเศษ) มีคุณสมบัติพื้นผิว (เช่นประจุไฮโดรฟิลิตี้) ที่ทำให้เม็ดเลือดขาวเป็นไปตามเส้นใยตัวกรองเมื่อเลือดไหลผ่าน เซลล์เม็ดเลือดแดงและส่วนประกอบพลาสมามีการยึดมั่นน้อยลงผ่าน
-
การกรองเชิงลึก: แทนที่จะเป็นเพียงตะแกรงแบนฟิลเตอร์เหล่านี้มักจะมีเมทริกซ์ที่คดเคี้ยวและคดเคี้ยวสามมิติซึ่งกระแสเลือดไหลเพิ่มพื้นที่ผิวและเวลาสัมผัสเพื่อให้เซลล์ถูกจับ
-
หลักการรวมเหล่านี้ช่วยให้มั่นใจได้ว่าเลือดที่ส่งไปยังผู้ป่วยไม่เพียง แต่ปราศจากอนุภาคขนาดใหญ่ แต่ในกรณีของผลิตภัณฑ์ leukoreduced ยังลดลงอย่างมีนัยสำคัญของเซลล์เม็ดเลือดขาวซึ่งจะช่วยลดภาวะแทรกซ้อนที่เกี่ยวข้องกับการถ่ายเลือด
V. ความปลอดภัยและแนวปฏิบัติที่ดีที่สุด
ความเสี่ยงโดยธรรมชาติที่เกี่ยวข้องกับการถ่ายเลือดจำเป็นต้องมีโปรโตคอลความปลอดภัยที่เข้มงวดและการยึดมั่นในแนวทางปฏิบัติที่ดีที่สุดซึ่งส่วนใหญ่เกี่ยวข้องโดยตรงกับการใช้งานและการจัดการการถ่ายเลือดที่เหมาะสมโดยตรง การสร้างความมั่นใจว่าความปลอดภัยของผู้ป่วยเป็นสิ่งสำคัญยิ่งและหลักการต่อไปนี้เป็นแนวทางในการบริหารผลิตภัณฑ์เลือดอย่างปลอดภัย
การทำหมัน
การถ่ายเลือดทุกชุดผลิตและจัดหาเป็นก อุปกรณ์ที่ผ่านการฆ่าเชื้อแล้ว - นี่เป็นข้อกำหนดที่ไม่สามารถต่อรองได้ การทำหมันโดยทั่วไปผ่านวิธีการเช่นก๊าซเอทิลีนออกไซด์หรือการฉายรังสีแกมม่ากำจัดจุลินทรีย์ทั้งหมดป้องกันการเปิดตัวแบคทีเรียไวรัสหรือเชื้อราเข้าสู่กระแสเลือดของผู้ป่วยในระหว่างการถ่าย ผู้ให้บริการด้านการดูแลสุขภาพจะต้องตรวจสอบความสมบูรณ์ของบรรจุภัณฑ์ที่ผ่านการฆ่าเชื้อก่อนใช้และทิ้งชุดใด ๆ ที่ดูเหมือนจะถูกบุกรุกหรือหมดอายุ
การใช้ครั้งเดียว
การกำหนด "การใช้ครั้งเดียว" เป็นสิ่งสำคัญ ชุดถ่ายเลือดได้รับการออกแบบมาสำหรับ ใช้ครั้งเดียวกับผู้ป่วยรายเดียว - นำชุดซ้ำแม้หลังจากพยายามทำความสะอาดหรือฆ่าเชื้อแล้วเป็นสิ่งต้องห้ามอย่างเคร่งครัดเนื่องจากความเป็นไปไม่ได้ที่จะรับประกันการฆ่าเชื้ออย่างสมบูรณ์และศักยภาพในการตกปลาหรือสารปนเปื้อนที่เหลือซึ่งอาจนำไปสู่การติดเชื้อที่รุนแรงการปนเปื้อนข้ามหรืออาการไม่พึงประสงค์ หลังจากการถ่ายเลือดเสร็จสมบูรณ์หรือหากชุดถูกบุกรุกก็จะต้องถูกกำจัดอย่างถูกต้องว่าเป็นของเสียทางชีวภาพ
ความสำคัญขนาดรูขุมขนตัวกรอง
การปรากฏตัวและเฉพาะเจาะจง ขนาดรูขุมขนของตัวกรอง ภายในชุดการถ่ายเลือดเป็นพื้นฐานของความปลอดภัยของผู้ป่วย ตามที่กล่าวไว้ตัวกรองมาตรฐาน 170-200 ไมครอนมีความสำคัญสำหรับการกำจัดก้อนใหญ่และมวลรวมที่เกิดขึ้นในระหว่างการเก็บรักษาเลือด การใช้ชุดที่ไม่มีตัวกรองที่เพียงพอหรือหนึ่งที่มีตัวกรองที่เสียหายจะทำให้ผู้ป่วยมีความเสี่ยงต่อการเกิดปอดไมโครเอ็มโบลีโดยตรงและภาวะแทรกซ้อนการไหลเวียนโลหิตอื่น ๆ สำหรับสถานการณ์ทางคลินิกที่เฉพาะเจาะจงที่ต้องการการลดลงของเม็ดเลือดขาวขนาดรูขุมขนย่อยย่อยที่แม่นยำและคุณสมบัติการดูดซับของตัวกรองการลดเม็ดเลือดขาวมีความสำคัญเท่าเทียมกันเพื่อป้องกันปฏิกิริยาที่เป็นสื่อกลางทางภูมิคุ้มกันและการส่งผ่านเชื้อโรค ตรวจสอบเสมอว่าประเภทของตัวกรองที่ถูกต้องมีอยู่สำหรับผลิตภัณฑ์เลือดที่ต้องการและความต้องการของผู้ป่วย
การป้องกันเส้นเลือดอุดตัน
หนึ่ง เส้นเลือดอุดตัน - การเข้าสู่กระแสเลือด - เป็นภาวะแทรกซ้อนที่อาจเกิดขึ้นได้ของการฉีดเข้าเส้นเลือดดำรวมถึงการถ่ายเลือด การออกแบบชุดการถ่ายเลือดควบคู่ไปกับเทคนิคที่เหมาะสมเป็นสิ่งสำคัญในการป้องกัน
-
รองพื้นที่เหมาะสม: ก่อนที่จะเชื่อมต่อชุดเข้ากับผู้ป่วยจะต้อง "เตรียมไว้อย่างพิถีพิถัน" อย่างพิถีพิถันโดยอนุญาตให้ผลิตภัณฑ์เลือด (หรือน้ำเกลือถ้าเริ่มต้นด้วยการล้าง) เพื่อเติมท่ออย่างสมบูรณ์ขับอากาศทั้งหมด สิ่งนี้เกี่ยวข้องกับการพลิกห้องหยดเพื่อเติมตัวกรองบีบห้องเบา ๆ เพื่อเติมให้เหมาะสมแล้วค่อยๆเปิดแคลมป์เพื่อให้ของเหลวไหลผ่านความยาวทั้งหมดของท่อจนกว่าฟองอากาศทั้งหมดจะถูกขับออกจากปลายปลาย
-
การเชื่อมต่อที่ปลอดภัย: การสร้างความมั่นใจว่าการเชื่อมต่อทั้งหมด (ขัดขวางถุงเลือด Luer ล็อคไปยังสายสวน IV) แน่นและปลอดภัยป้องกันไม่ให้อากาศเข้าสู่ระบบ
-
การตรวจสอบห้องหยด: ฟังก์ชั่นของห้องหยดเป็นกับดักอากาศยังเน้นถึงความสำคัญ ควรได้รับการตรวจสอบอย่างสม่ำเสมอในระหว่างการถ่าย
การตรวจสอบปฏิกิริยา
ในขณะที่ชุดการถ่ายเลือดเองเป็นอุปกรณ์ส่งมอบฟังก์ชั่นที่เหมาะสมนั้นเป็นส่วนสำคัญของความปลอดภัยโดยรวมของกระบวนการถ่ายเลือดซึ่งรวมถึง การตรวจสอบอย่างระมัดระวังสำหรับอาการไม่พึงประสงค์ - ความผิดปกติใด ๆ ของชุด (เช่นท่อขยิบตา- การบดเคี้ยว, อากาศเป็นเส้น) สามารถขัดขวางการไหลและชะลอการสังเกตสัญญาณชีพหรือการโจมตีของปฏิกิริยา ผู้เชี่ยวชาญด้านการดูแลสุขภาพจะต้องสังเกตผู้ป่วยอย่างต่อเนื่องสำหรับสัญญาณของปฏิกิริยาการถ่ายเลือด (เช่นไข้, หนาวสั่น, ผื่น, หายใจลำบาก, อาการปวด) ระหว่างและทันทีหลังจากการถ่ายเลือดทำให้มั่นใจว่าชุดยังคงอยู่ในสิทธิบัตร
เทคนิครองพื้นที่เหมาะสม
ดังที่ได้กล่าวไว้ภายใต้เส้นเลือดอุดตันอากาศ เทคนิครองพื้นที่เหมาะสม เป็นพื้นฐาน สิ่งนี้เกี่ยวข้องกับ:
-
ปิดที่หนีบทั้งหมดก่อนที่จะหมุนถุงเลือด
-
หมุนถุงเลือดอย่างปลอดภัย
-
บีบห้องหยดเพื่อเติมให้เข้าสู่ระดับที่แนะนำ (ปกติครึ่งทาง)
-
การเปิดตัวหนีบลูกกลิ้งอย่างช้าๆเพื่อให้เลือดไหลผ่านท่อกำจัดอากาศทั้งหมดอย่างสมบูรณ์
-
ทำให้มั่นใจได้ว่าตัวกรองในห้องหยดจะถูกแช่อย่างเต็มที่เพื่อป้องกันการดักอากาศ ความล้มเหลวในการแนะนำอย่างถูกต้องจะแนะนำอากาศและอาจนำไปสู่อันตรายของผู้ป่วยร้ายแรง
ความเข้ากันได้กับส่วนประกอบเลือดที่แตกต่างกัน
ในที่สุดมันเป็นสิ่งสำคัญที่จะต้องเข้าใจไฟล์ ความเข้ากันได้ของการถ่ายเลือดที่มีส่วนประกอบเลือดที่แตกต่างกัน - ชุดการถ่ายเลือดมาตรฐานได้รับการออกแบบมาเพื่อใช้กับส่วนประกอบเลือดที่สำคัญทั้งหมด:
-
เซลล์เม็ดเลือดแดงที่บรรจุ (PRBCs): ส่วนประกอบที่ได้รับการถ่ายโอนมากที่สุดจะไหลผ่านชุดมาตรฐาน
-
พลาสมาแช่แข็งสด (FFP): เมื่อละลายแล้วพลาสมาจะถ่ายได้ดีผ่านชุดมาตรฐาน
-
เกล็ดเลือด: ในขณะที่เกล็ดเลือดมีความละเอียดอ่อนชุดมาตรฐานที่มีตัวกรอง 170-200 ไมครอนมักจะเหมาะสม ผลิตภัณฑ์เกล็ดเลือดบางชนิดอาจได้รับประโยชน์จากตัวกรองเกล็ดเลือดที่เฉพาะเจาะจง แต่นี่เป็นเรื่องธรรมดาที่ข้างเตียง
-
Cryoprecipitate: ส่วนประกอบนี้ยังไหลผ่านชุดมาตรฐาน
อย่างไรก็ตามส่วนประกอบเฉพาะหรือสถานการณ์ทางคลินิกอาจรับประกันชุดพิเศษที่กล่าวถึงก่อนหน้านี้ (เช่นผลิตภัณฑ์ที่ leukoreduced ที่ต้องการตัวกรอง leukoreduction หรือการฉีดอย่างรวดเร็วที่ต้องการชุดการไหลสูง) วิกฤต ไม่ควรใช้ยาหรือวิธีแก้ปัญหาอื่นที่ไม่ใช่น้ำเกลือปกติ (0.9% NaCl) ผ่านสายเดียวกันกับเลือดเว้นแต่ได้รับการอนุมัติเฉพาะและแสดงให้เห็นว่าเข้ากันได้โดยเฉพาะ เช่นเดียวกับยาและวิธีการแก้ปัญหา (เช่นสารละลายเดกซ์โทรส, แลคเตทของ Ringer) สามารถทำให้เกิดภาวะเม็ดเลือดแดงแตกหรือการแข็งตัวของผลิตภัณฑ์เลือดภายในท่อ
VI. ภาวะแทรกซ้อนที่เกี่ยวข้องกับชุดการถ่าย (ทางอ้อม)
ในขณะที่ชุดการถ่ายเลือดสมัยใหม่ได้รับการออกแบบอย่างปลอดภัยเป็นลำดับความสำคัญการใช้งานที่ไม่เหมาะสมการผลิตข้อบกพร่องหรือข้อ จำกัด โดยธรรมชาติสามารถนำไปสู่ภาวะแทรกซ้อนที่หลากหลายทางอ้อม ปัญหาเหล่านี้มักจะป้องกันได้ผ่านการใส่ใจอย่างพิถีพิถันในรายละเอียดและการยึดมั่นในโปรโตคอลที่จัดตั้งขึ้น
การอุดตัน/การแข็งตัวภายในชุด
หนึ่งในภาวะแทรกซ้อนที่พบบ่อยที่สุดที่พบกับชุดการถ่ายเลือดคือ การอุดตันหรือการแข็งตัวภายในท่อหรือตัวกรอง - สิ่งนี้สามารถเกิดขึ้นได้เนื่องจากปัจจัยหลายประการ:
-
อัตราการแช่ช้า: หากเลือดถูกแทรกช้าเกินไปโดยเฉพาะอย่างยิ่งเซลล์เม็ดเลือดแดงที่บรรจุซึ่งมีความหนืดมากขึ้นมันสามารถใช้เวลามากเกินไปในท่อและเริ่มแข็งตัว
-
รองพื้นไม่เพียงพอ: ฟองอากาศที่เหลือหรือการล้างไม่เพียงพอสามารถสร้างพื้นที่ที่การไหลเวียนของเลือดอยู่นิ่งหรือปั่นป่วนส่งเสริมการก่อตัวของก้อน
-
การล้างที่ไม่เหมาะสม: ความล้มเหลวในการล้างเส้นด้วยน้ำเกลือปกติก่อนและหลังขั้นตอนบางอย่าง (เช่นการบริหารยาผ่าน Y-site) สามารถนำไปสู่การแข็งตัวของเลือดที่เหลือ
-
การผสมโซลูชั่นที่เข้ากันไม่ได้: การแก้ปัญหาหรือยาที่เข้ากันไม่ได้ (เช่นสารละลายเดกซ์โทรส, แลคเตทของ Ringer) ผ่านสายเลือดอาจทำให้เกิดการเกาะติดกันของเซลล์เม็ดเลือดแดงหรือเม็ดเลือดแดงที่นำไปสู่การอุดตันที่บล็อกตัวกรองหรือท่อ
-
ตัวกรองเกินพิกัด: ในกรณีที่หายากของผลิตภัณฑ์เลือดที่เป็นก้อนหรือรวมกันสูง (ซึ่งควรตรวจพบอย่างเหมาะสมและไม่ได้ถ่ายโอน) ตัวกรองสามารถถูกครอบงำและถูกบล็อกได้อย่างสมบูรณ์
-
ท่อหงิกงอ: ข้อบกพร่องทางกายภาพในท่อสามารถขัดขวางการไหลทำให้เลือดซบเซาและก้อนใกล้เคียงกับการอุดตัน
ชุดที่ถูกบล็อกนำไปสู่การหยุดการไหลเวียนของเลือดล่าช้าการถ่ายเลือดที่สำคัญและต้องหยุดการทำงานของชุดปัจจุบันและแทนที่ด้วยชุดใหม่ทำให้ผลิตภัณฑ์เลือดมีค่า
ความเสี่ยงต่อการติดเชื้อ (หากไม่ได้รับการจัดการอย่างไม่ปลอดเชื้อ)
แม้ว่าชุดการถ่ายเลือดจะได้รับการฆ่าเชื้อและออกแบบมาสำหรับการใช้ครั้งเดียว แต่ก็มีอยู่โดยธรรมชาติ ความเสี่ยงต่อการติดเชื้อหากไม่ได้รับการจัดการอย่างปลอดเชื้อ - ในขณะที่ชุดตัวเองเป็นหมันการปนเปื้อนสามารถเกิดขึ้นได้ในช่วงต่าง ๆ :
-
บรรจุภัณฑ์ที่ถูกบุกรุก: หากบรรจุภัณฑ์ที่ผ่านการฆ่าเชื้อถูกฉีกขาดเปียกหรือเสียหายอย่างอื่นการฆ่าเชื้อของชุดไม่สามารถรับประกันได้และจะต้องทิ้ง
-
เทคนิคปลอดเชื้อที่ไม่เหมาะสม: ในระหว่างการตั้งค่าการปั่นถุงเลือดการวางท่อการเชื่อมต่อกับสายสวน IV หรือเข้าถึง Y-site การละเมิดในเทคนิคปลอดเชื้อสามารถแนะนำจุลินทรีย์ การสัมผัสส่วนที่ผ่านการฆ่าเชื้อของชุดหรืออนุญาตให้พวกเขาสัมผัสกับพื้นผิวที่ไม่ผ่านการฆ่าเชื้อจะแนะนำเชื้อโรคโดยตรง
-
เวลาอยู่อาศัยเป็นเวลานาน: ในขณะที่ไม่ใช่ปัญหาที่กำหนดโดยตรงการใช้งานชุดเดียวเกินกว่าแนวทางที่แนะนำ (เช่นโดยทั่วไปไม่เกิน 4 ชั่วโมงสำหรับเลือดหรือหลัง 2-4 หน่วยของ PRBCs ขึ้นอยู่กับนโยบายของสถาบัน) เพิ่มความเสี่ยงของการเติบโตของแบคทีเรียภายในเส้นทางของเหลวหากมีการปนเปื้อนเกิดขึ้น
-
การเข้าถึง y-site ที่ปนเปื้อน: การขนย้ายพอร์ตการฉีด Y-site ที่ไม่เหมาะสมก่อนที่จะเข้าถึงได้สามารถแนะนำพืชผิวหรือแบคทีเรียด้านสิ่งแวดล้อมเข้ามาในสาย
การรั่วไหลดังกล่าวสามารถนำไปสู่การติดเชื้อในกระแสเลือดที่เกี่ยวข้องกับสายสวน (CRBSIS) หรืออย่างรุนแรงยิ่งกว่าการปนเปื้อนของแบคทีเรียของเลือดที่ถ่ายซึ่งนำไปสู่ปฏิกิริยาการถ่ายเลือดซึ่งอาจเป็นอันตรายถึงชีวิต
เส้นเลือดอุดตัน
ดังที่เน้นในส่วนความปลอดภัย เส้นเลือดอุดตัน ยังคงเป็นภาวะแทรกซ้อนที่อาจเกิดขึ้นโดยตรงกับการจัดการที่เหมาะสมของชุดการถ่ายเลือด
-
รองพื้นไม่สมบูรณ์: สาเหตุที่พบบ่อยที่สุดคือความล้มเหลวในการกำจัดอากาศทั้งหมดจากท่อก่อนที่จะเชื่อมต่อกับผู้ป่วย ฟองขนาดเล็กหากไม่ได้ลบออกสามารถรวมตัวกันเป็นปริมาณอากาศที่มีขนาดใหญ่ขึ้น
-
ท่อตัดการเชื่อมต่อ: การขาดการเชื่อมต่อโดยบังเอิญของชุดการถ่ายเลือดจากสายสวน IV ในขณะที่สาย IV เป็นสิทธิบัตรและแขนของผู้ป่วยสูงขึ้นสามารถอนุญาตให้อากาศเข้าสู่หลอดเลือดดำโดยเฉพาะอย่างยิ่งหากมีแรงดัน intrathoracic เชิงลบ (เช่นในระหว่างแรงบันดาลใจ)
-
ถุงเลือดเปล่า: การใช้ถุงเลือดให้แห้งอย่างสมบูรณ์โดยไม่ยึดสายสามารถอนุญาตให้อากาศจากถุงเปล่าเข้าไปในท่อ
-
การเชื่อมต่อที่ผิดพลาด: การเชื่อมต่อหรือรอยแตกล็อค Luer ในท่อ แต่หายากอาจทำให้อากาศเข้า
ความรุนแรงของเส้นเลือดอุดตันในอากาศขึ้นอยู่กับปริมาตรของอากาศและความเร็วในการเข้า ปริมาณเล็กน้อยอาจไม่มีอาการ แต่ปริมาณที่มากขึ้นอาจนำไปสู่การหายใจสั้น ๆ , อาการเจ็บหน้าอก, อาการตัวเขียว, ความดันเลือดต่ำและแม้กระทั่งหัวใจหยุดเต้นโดยการสร้างล็อคอากาศในช่องด้านขวาขัดขวางการไหลเวียนของเลือดในปอด การสังเกตอย่างระมัดระวังการเชื่อมต่อที่ปลอดภัยและการรองพื้นอย่างพิถีพิถันเป็นสิ่งจำเป็นเพื่อป้องกันสิ่งนี้
vii. นวัตกรรมและแนวโน้มในอนาคต
สาขาการแพทย์การถ่ายเลือดมีการพัฒนาอย่างต่อเนื่องโดยได้รับแรงหนุนจากความปรารถนาที่จะเพิ่มความปลอดภัยของผู้ป่วยเพิ่มประสิทธิภาพการใช้ผลิตภัณฑ์เลือดและปรับปรุงประสิทธิภาพ ในขณะที่การออกแบบหลักของชุดการถ่ายเลือดยังคงสอดคล้องกันมานานหลายทศวรรษนวัตกรรมที่สำคัญกำลังเกิดขึ้นและแนวโน้มในอนาคตชี้ไปที่ระบบที่ฉลาดเพิ่มมากขึ้นบูรณาการและผู้ป่วยเป็นศูนย์กลาง
ระบบอัจฉริยะแบบบูรณาการ
แนวโน้มที่สำคัญที่สุดคือการพัฒนาและการบูรณาการของ ระบบอัจฉริยะ ที่นำระบบอัตโนมัติการเก็บข้อมูลและการตรวจสอบแบบเรียลไทม์โดยตรงไปยังจุดดูแล ระบบเหล่านี้มักจะเกี่ยวข้องกับ:
-
เทคโนโลยีบาร์โค้ดและ RFID: การบูรณาการบาร์โค้ด 2D กับสายรัดข้อมือผู้ป่วยถุงเลือดและชุดถ่าย แท็กการระบุความถี่วิทยุ (RFID) อนุญาตให้มีการตรวจสอบอัตโนมัติที่จุดตรวจหลายแห่ง เครื่องสแกนมือถือหรือเครื่องอ่าน RFID สามารถยืนยันได้ว่า "ผู้ป่วยที่เหมาะสมผลิตภัณฑ์เลือดขวา" ที่ข้างเตียงลดความผิดพลาดของมนุษย์อย่างมีนัยสำคัญในการระบุผู้ป่วยและการจับคู่ข้าม นอกจากนี้ยังช่วยให้การติดตามผลิตภัณฑ์เลือดอย่างราบรื่นตั้งแต่การบริจาคไปยังการถ่ายเลือดเพิ่มความสามารถในการตรวจสอบย้อนกลับสำหรับ hemovigilance
-
การตรวจสอบและเอกสารอัตโนมัติ: ระบบอัจฉริยะสามารถแนะนำแพทย์ทางอิเล็กทรอนิกส์ผ่านโปรโตคอลการถ่ายเลือดพร้อมรับการตรวจสอบสัญญาณชีพและจัดทำเอกสารทุกขั้นตอนของกระบวนการถ่ายเลือดโดยอัตโนมัติ สิ่งนี้จะช่วยลดข้อผิดพลาดในการสร้างแผนภูมิด้วยตนเองทำให้มั่นใจได้ว่าการปฏิบัติตามนโยบายของโรงพยาบาลและให้บันทึกทางอิเล็กทรอนิกส์ที่ครอบคลุมสำหรับการตรวจสอบและการปรับปรุงคุณภาพ
-
การตรวจสอบแบบเรียลไทม์: ชุดในอนาคตอาจรวมตัวเซ็นเซอร์ขนาดเล็กที่ตรวจสอบอัตราการไหลของเลือดอย่างต่อเนื่องตรวจจับฟองอากาศหรือแม้กระทั่งการเปลี่ยนแปลงที่ลึกซึ้งในลักษณะเลือด (เช่นการเปลี่ยนแปลงอุณหภูมิที่บ่งบอกถึงปฏิกิริยา) ข้อมูลนี้อาจส่งผ่านไปยังบันทึกสุขภาพอิเล็กทรอนิกส์แบบไร้สาย (EHRs) แจ้งเตือนผู้ให้บริการด้านการดูแลสุขภาพในประเด็นที่อาจเกิดขึ้นทันที
ปรับปรุงเทคโนโลยีการกรอง
ในขณะที่ตัวกรองการลดเม็ดเลือดขาวเป็นความก้าวหน้าที่สำคัญการวิจัยยังคงปรับแต่งเทคโนโลยีการกรอง:
-
การลดเม็ดเลือดขาวที่เพิ่มขึ้น: การปรับปรุงเพิ่มเติมในวัสดุตัวกรองและการออกแบบรูขุมขนมีจุดมุ่งหมายเพื่อการกำจัดเม็ดเลือดขาวที่มีประสิทธิภาพและสอดคล้องกันมากขึ้นอาจช่วยลดผู้ไกล่เกลี่ยการอักเสบที่ตกค้างและลดความเสี่ยงของ FNHTR และภาวะแทรกซ้อนทางภูมิคุ้มกันอื่น ๆ
-
ตัวกรองการลดเชื้อโรค: นอกเหนือจากเม็ดเลือดขาวการวิจัยอย่างต่อเนื่องสำรวจตัวกรองที่สามารถกำจัดหรือยับยั้งการใช้งานของเชื้อโรคที่กว้างขึ้น (แบคทีเรียไวรัสปรสิต) โดยตรงที่ข้างเตียง ในขณะที่เทคโนโลยีการยับยั้งเชื้อโรคสำหรับผลิตภัณฑ์เลือดมักจะทำ ก่อน การจัดเก็บที่ศูนย์เลือดโซลูชันการกรองข้างเตียงที่แข็งแกร่งสามารถนำเสนอความปลอดภัยเพิ่มเติมโดยเฉพาะอย่างยิ่งสำหรับภัยคุกคามที่ติดเชื้อที่เกิดขึ้นใหม่
-
ตัวกรองสากล: การพัฒนาตัวกรองอเนกประสงค์ที่สามารถลบส่วนประกอบที่ไม่พึงประสงค์ได้อย่างมีประสิทธิภาพ (เช่น microaggregates, เกล็ดเลือดที่เปิดใช้งาน, ไซโตไคน์อักเสบบางอย่าง) ในขณะที่รักษาความสมบูรณ์และการทำงานของเซลล์ที่ถ่าย
คุณลักษณะด้านความปลอดภัยที่เพิ่มขึ้น
นอกเหนือจากการรวมระบบอัจฉริยะแล้วการปรับปรุงทางกายภาพให้กับชุดตัวเองได้รับการพัฒนาอย่างต่อเนื่อง:
-
การออกแบบ Anti-Kink และ Anti-Occlusion: วัสดุและการออกแบบของท่อใหม่ที่ทนต่อการคิลค์หรือล่มสลายได้มากขึ้นเพื่อให้แน่ใจว่ามีการสำรวจการไหลอย่างต่อเนื่อง แนวคิดบางอย่างรวมถึงเซ็นเซอร์โฟลว์แบบรวมที่เตือนถ้าตรวจพบการบดเคี้ยว
-
ตัวเชื่อมต่อแบบไม่ใช้เข็มขั้นสูง: นวัตกรรมอย่างต่อเนื่องในพอร์ตการเข้าถึงแบบไม่ใช้เข็มมุ่งเน้นไปที่การลดพื้นที่ตายป้องกันการเข้าแบคทีเรียและปรับปรุงความสะดวกในการใช้งานสำหรับผู้เชี่ยวชาญด้านการดูแลสุขภาพ
-
การสุ่มตัวอย่างเลือดแบบปิดระบบ: ระบบที่อนุญาตให้มีการสุ่มตัวอย่างเลือดโดยตรงจากสายการถ่ายเลือดโดยไม่เปิดเผยระบบไปยังสภาพแวดล้อมภายนอกจะช่วยลดความเสี่ยงต่อการปนเปื้อนและการสูญเสียเลือด
-
องค์ประกอบภาวะโลกร้อนแบบบูรณาการ: ในขณะที่เครื่องอุ่นในเลือดเป็นเรื่องปกติการออกแบบในอนาคตอาจเห็นองค์ประกอบที่มีขนาดกะทัดรัดใช้แล้วทิ้งหรือแม้กระทั่งองค์ประกอบภาวะโลกร้อนแบบบูรณาการภายในการถ่ายเลือดเองโดยเฉพาะอย่างยิ่งมีประโยชน์สำหรับการถ่ายเลือดอย่างรวดเร็วในการตั้งค่าฉุกเฉิน
การออกแบบที่กะทัดรัดและใช้งานง่ายมากขึ้น
การผลักดันให้มีประสิทธิภาพมากขึ้นและใช้งานง่ายในสภาพแวดล้อมทางคลินิกที่วุ่นวายนำไปสู่:
-
Miniaturization: ความพยายามในการทำการถ่ายเลือดทำให้มีขนาดกะทัดรัดเบาลงและง่ายต่อการจัดการโดยเฉพาะอย่างยิ่งสำหรับการใช้งานภาคสนาม (เช่นเวชศาสตร์การทหารบริการทางการแพทย์ฉุกเฉิน)
-
กลไกการรองพื้นแบบง่าย: การออกแบบที่ทำให้ง่ายขึ้นหรือทำให้กระบวนการรองพื้นเป็นไปโดยอัตโนมัติลดโอกาสในการเกิดเส้นเลือดอุดตันและปรับปรุงเวิร์กโฟลว์
-
การปรับปรุงตามหลักสรีรศาสตร์: การปรับปรุงในการออกแบบที่หนีบหนอนแหลมและตัวเชื่อมต่อเพื่อให้พวกเขาใช้งานง่ายและมีแนวโน้มที่จะเกิดข้อผิดพลาดของผู้ใช้น้อยลงซึ่งจะช่วยเพิ่มประสบการณ์ผู้ใช้โดยรวมสำหรับผู้ให้บริการด้านการดูแลสุขภาพ
นวัตกรรมเหล่านี้เน้นถึงอนาคตที่ชุดการถ่ายเลือดไม่ได้เป็นเพียงท่อร้อยสาย แต่มีส่วนร่วมในการสร้างความมั่นใจในระดับสูงสุดของความปลอดภัยความแม่นยำและประสิทธิภาพในการดูแลผู้ป่วย
VIII บทสรุป
ที่ ชุดการถ่ายเลือด มักจะถูกมองว่าเป็นชิ้นส่วนของท่อพลาสติกที่เรียบง่ายอยู่ในความเป็นจริงอุปกรณ์การแพทย์ที่ซับซ้อนและขาดไม่ได้ จากจุดเริ่มต้นพื้นฐานเมื่อหลายศตวรรษที่แล้วไปจนถึงระบบที่ได้รับการออกแบบมาอย่างมากผ่านการออกแบบผ่านทางวิศวกรรมและเป็น "สมาร์ท" ในปัจจุบันวิวัฒนาการของมันสะท้อนให้เห็นถึงความก้าวหน้าในการแพทย์การถ่ายเลือดเอง
อุปกรณ์นี้ให้บริการวัตถุประสงค์ที่แปลกประหลาดและยั่งยืนเพื่อชีวิต: เพื่อถ่ายโอนส่วนประกอบเลือดและเลือดอย่างปลอดภัยและมีประสิทธิภาพจากผู้บริจาคไปยังผู้รับ ทุกองค์ประกอบจาก สไปค์ and ห้องหยด ด้วยความสำคัญ กรอง ไปยัง ท่อ and หนีบ ได้รับการออกแบบอย่างพิถีพิถันเพื่อให้แน่ใจว่ามีการควบคุมการไหลและป้องกันไม่ให้ทางผ่านของอนุภาคและอากาศที่เป็นอันตราย ชุดพิเศษเช่นชุดสำหรับ ผู้ป่วยเด็ก , การลดเม็ดเลือดขาว , ภาวะโลกร้อน , และ การถ่ายโอนอย่างรวดเร็ว เน้นความสามารถในการปรับตัวของเทคโนโลยีหลักนี้เพื่อความต้องการทางคลินิกที่หลากหลายและข้อกำหนดด้านความปลอดภัยที่เข้มงวด
นวัตกรรมอย่างต่อเนื่องในชุดการถ่ายเลือดโดยมีแนวโน้มโน้มตัวไปสู่ ระบบอัจฉริยะแบบบูรณาการ , ปรับปรุงการกรอง , และ คุณลักษณะด้านความปลอดภัยที่เพิ่มขึ้น ตอกย้ำความมุ่งมั่นอย่างต่อเนื่องต่อความเป็นอยู่ที่ดีของผู้ป่วย ความก้าวหน้าในอนาคตเหล่านี้สัญญาว่าจะมีความแม่นยำมากขึ้นลดความผิดพลาดของมนุษย์และวิธีการเชิงรุกต่อภาวะแทรกซ้อนที่อาจเกิดขึ้น
ในที่สุดชุดการถ่ายเลือดเป็นมากกว่าแค่ท่อ มันเป็นลิงค์สำคัญในห่วงโซ่การดูแลที่ ช่วยชีวิตที่นับไม่ถ้วน ทุกวันสนับสนุนผู้ป่วยผ่านการบาดเจ็บการเจ็บป่วยเรื้อรังและขั้นตอนการแพทย์ที่ซับซ้อน บทบาทของมันแม้ว่ามักจะอยู่เบื้องหลัง แต่ก็ยังคงเป็นพื้นฐานของการดูแลสุขภาพที่ทันสมัยอย่างแน่นอนเชื่อมช่องว่างระหว่างการบริจาคชีวิตและผู้ป่วยที่ต้องการความต้องการ
-